
Guérin Coralie
Maitre de conférence en hématologie, immunologie et biothérapie
Téléphone : 01 56 24 55 00
Parcours
MCU, Hématologie, Immunologie et Biothérapie, Université Paris Descartes – Maitre de conférence en hématologie, immunologie et biothérapie.
Domaines : onco-immunologie, hémostase, angiogénèse et différenciation vasculaire
Activité de recherche
Mots clefs : hématologie, biologie vasculaire, immunologie, immunothérapie, oncologie, biothérapie, cellules souches, microenvironnement, innovation
Innovation diagnostique et thérapeutique par l’étude des cellules souches ou progénitrices comme biomarqueurs circulants et du microenvironnement cellulaire associé en contexte de biothérapie en biologie vasculaire et en onco-immunologie.
Dans l’artérite oblitérante des membres inférieurs (AOMI), l’un des axes de recherche porte sur le développement d’un produit de thérapie cellulaire capable d’induire la formation de néo-vaisseaux. Face à la difficulté d’obtenir et d’amplifier des cellules progénitrices endothéliales (CPE) chez l’adulte sain, et, a fortiori, chez le patient, l’une des hypothèses laisse envisager le recours à d’autres types cellulaires ayant des propriétés vasculogéniques. Chez les patients atteints de maladies cardiovasculaires, et d’AOMI en particulier, les cellules mononuclées de moelle osseuse et les CPE montrent des propriétés angiogéniques diminuées. Nous avons mis en évidence la capacité des cellules souches mésenchymateuses (CSM) isolées de patients atteints d’AOMI à induire une reperfusion, par recrutement de cellules endothéliales in situ, en agissant de manière paracrine (Smadja DM, d’Audigier C, Guerin CL, Bone Marrow Transplant. 2011).
La seconde hypothèse d’obtention d’un produit de thérapie cellulaire autologue angiogène est de trier des cellules plus immatures que les CPE afin de les différencier secondairement vers la lignée 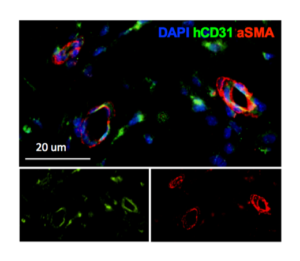 endothéliale à l’image du modèle pathologique de la cellule souche d’hémangiome CD133+ (Smadja DM, Guerin CL. Stem Cells. 2013) qui laisse envisager les Very Small Embryonic Like stem cells (VSEL), cellules souches multipotentes CD133+, comme un candidat de cellules post-natales à potentiel vasculaire. Nous avons dérivé, en culture en conditions angiogéniques, des VSEL qui acquièrent un phénotype mésenchymateux mais présentent un profil sécrétoire proche de celui des CPE. Les VSEL favorisent la revascularisation post-ischémique et acquièrent un phénotype endothélial in vitro et in vivo suggérant qu’elles peuvent être à l’ontogénie de la lignée endothéliale (Guerin CL et al. Thromb Haemost. 2015) mais sont également capables d’agir en synergie avec les CPE en agissant en cellules de soutien vasculaire en contexte de revascularisation thérapeutique (Guerin CL et al. Stem Cell Reviews and Reports, 2017a). Les VSEL se présentent comme un biomarqueur de la dysfonction endothéliale mobilisé de la moelle osseuse vers le sang périphérique chez les patients souffrant d’AOMI.
endothéliale à l’image du modèle pathologique de la cellule souche d’hémangiome CD133+ (Smadja DM, Guerin CL. Stem Cells. 2013) qui laisse envisager les Very Small Embryonic Like stem cells (VSEL), cellules souches multipotentes CD133+, comme un candidat de cellules post-natales à potentiel vasculaire. Nous avons dérivé, en culture en conditions angiogéniques, des VSEL qui acquièrent un phénotype mésenchymateux mais présentent un profil sécrétoire proche de celui des CPE. Les VSEL favorisent la revascularisation post-ischémique et acquièrent un phénotype endothélial in vitro et in vivo suggérant qu’elles peuvent être à l’ontogénie de la lignée endothéliale (Guerin CL et al. Thromb Haemost. 2015) mais sont également capables d’agir en synergie avec les CPE en agissant en cellules de soutien vasculaire en contexte de revascularisation thérapeutique (Guerin CL et al. Stem Cell Reviews and Reports, 2017a). Les VSEL se présentent comme un biomarqueur de la dysfonction endothéliale mobilisé de la moelle osseuse vers le sang périphérique chez les patients souffrant d’AOMI.
Les biomarqueurs cellulaires circulants représentent non seulement des marqueurs non invasifs de l’endothélium mais peuvent également apporter des informations pertinentes pour le pronostic, le diagnostic et le suivi thérapeutique des patients souffrant de pathologies associées à une dysfonction endothéliale. Une modification du nombre de CPE, de VSEL et de cellules endothéliales circulantes (CEC) dans la circulation a été rapportée dans différentes situations pathologiques respectivement associées à une régénération et une altération endothéliale telle l’augmentation du taux de CEC chez des patients présentant une hypertension artérielle pulmonaire (HTAP) (Smadja DM, …, Guerin C et al. Eur Respir J. 2010) (Guerin CL et al. Stem Cell Reviews and Reports, 2017b).
En contexte de biothérapie en biologie vasculaire comme en onco-immunologie, la mobilisation et la différenciation des cellules souches ainsi que le microenvironnement du site de lésion ou de la tumeur jouent un rôle prépondérant dans le maintien de l’architecture et dans l’organisation fonctionnelle des tissus.
La leucémie lymphoïde chronique (LLC) est une hémopathie maligne prenant naissance dans la moelle osseuse du patient dont des cellules souches médullaires acquièrent une mutation 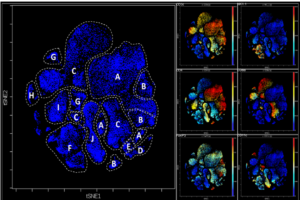 conduisant à une accumulation excessive de lymphocytes B dans la moelle osseuse, le sang, les ganglions lymphatiques et la rate. Ces cellules infiltrent les tissus et entrent en contact direct avec les cellules stromales et immunitaires qui composent le microenvironnement tumoral. Ainsi, la cartographie vaste et détaillée des cellules qui peuplent le microenvironnement LLC dans un modèle murin montre que le développement de la LLC crée un environnement fortement immunosuppresseur chez les souris C57BL / 6 après transfert adoptif de splénocytes Eμ-TCL1. (Wierz M, …, Guerin C et al. Blood 2018) Le traitement à visée thérapeutique par le blocage combiné des récepteurs de points de contrôle immunitaire PD1 et LAG3 limite efficacement la progression de la LLC en corrigeant le déséquilibre des cellules immunitaires et en favorisant une immunité anti-tumorale efficace. En conclusion, les connaissances actuelles des populations de cellules immunitaires présentes dans le microenvironnement de la LLC démontrent que le double ciblage des points de contrôle immunitaires PD1 et LAG3 contrôle le développement de la maladie chez les souris et pourrait donc constituer un traitement par immunothérapie efficace.
conduisant à une accumulation excessive de lymphocytes B dans la moelle osseuse, le sang, les ganglions lymphatiques et la rate. Ces cellules infiltrent les tissus et entrent en contact direct avec les cellules stromales et immunitaires qui composent le microenvironnement tumoral. Ainsi, la cartographie vaste et détaillée des cellules qui peuplent le microenvironnement LLC dans un modèle murin montre que le développement de la LLC crée un environnement fortement immunosuppresseur chez les souris C57BL / 6 après transfert adoptif de splénocytes Eμ-TCL1. (Wierz M, …, Guerin C et al. Blood 2018) Le traitement à visée thérapeutique par le blocage combiné des récepteurs de points de contrôle immunitaire PD1 et LAG3 limite efficacement la progression de la LLC en corrigeant le déséquilibre des cellules immunitaires et en favorisant une immunité anti-tumorale efficace. En conclusion, les connaissances actuelles des populations de cellules immunitaires présentes dans le microenvironnement de la LLC démontrent que le double ciblage des points de contrôle immunitaires PD1 et LAG3 contrôle le développement de la maladie chez les souris et pourrait donc constituer un traitement par immunothérapie efficace.
La connaissance approfondie des cellules entourant la cellule tumorale ainsi que des interactions structurales et fonctionnelles avec ces partenaires est donc primordiale pour élucider les mécanismes d’évasion à la réponse immunitaire, étape critique pour le développement d’immunothérapies visant à restaurer/stimuler l’immunité anti-tumorale de façon efficace.
Les cellules natural killers (NK) sont des lymphocytes du système immunitaire inné avec une activité cytotoxique qui, contrairement aux lymphocytes TCD8 cytotoxiques, contribuent à 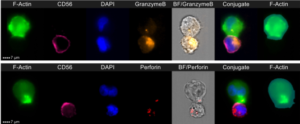 l’élimination des cellules cancéreuses (Mgrditchian T, …, Guerin C et al. PNAS 2017) par la mise en place très rapide d’une synapse immunologique avec la cellule cible ne nécessitant pas de pré-activation par exposition préalable à l’antigène. La mise en évidence directe et convaincante du rôle clé du cytosquelette d’actine des cellules cancéreuses du sein dans la résistance à la mort cellulaire induite par les NK montre que certaines cellules cancéreuses du sein réagissent aux attaques avec rapidité en accumulant de façon importante l’actine à la synapse immunologique (Al Asbi, Guerin C et al. Cancer Res 2018). Les lignées cellulaires de cancer du sein contiennent deux sous-populations qui diffèrent dans leur compétence à répondre à l’attaque des cellules NK via une réponse à l’actine et l’abondance relative de ces dernières détermine la susceptibilité globale de la lignée cellulaire à induire la lyse par les cellules NK. Ainsi, la transition épithélio-mésenchymateuse induit la réponse de l’actine et favorise la résistance à la destruction de la cellule cancéreuse par la médiation cellulaire. Inversement, la prévention de la réponse à l’actine par modification génétique ou par approche pharmacologique rétablit la sensibilité des cellules cancéreuses.
l’élimination des cellules cancéreuses (Mgrditchian T, …, Guerin C et al. PNAS 2017) par la mise en place très rapide d’une synapse immunologique avec la cellule cible ne nécessitant pas de pré-activation par exposition préalable à l’antigène. La mise en évidence directe et convaincante du rôle clé du cytosquelette d’actine des cellules cancéreuses du sein dans la résistance à la mort cellulaire induite par les NK montre que certaines cellules cancéreuses du sein réagissent aux attaques avec rapidité en accumulant de façon importante l’actine à la synapse immunologique (Al Asbi, Guerin C et al. Cancer Res 2018). Les lignées cellulaires de cancer du sein contiennent deux sous-populations qui diffèrent dans leur compétence à répondre à l’attaque des cellules NK via une réponse à l’actine et l’abondance relative de ces dernières détermine la susceptibilité globale de la lignée cellulaire à induire la lyse par les cellules NK. Ainsi, la transition épithélio-mésenchymateuse induit la réponse de l’actine et favorise la résistance à la destruction de la cellule cancéreuse par la médiation cellulaire. Inversement, la prévention de la réponse à l’actine par modification génétique ou par approche pharmacologique rétablit la sensibilité des cellules cancéreuses.
D’un point de vue tant diagnostic que thérapeutique, l’ensemble de mes travaux ouvre donc de nouvelles perspectives dans la détection des biomarqueurs cellulaires circulants et dans l’étude de leur différenciation, offrent une meilleure compréhension des interactions entre le système immunitaire et cellules tumorales et permettent d’envisager de nouvelles possibilités d’interventions thérapeutiques chez les patients répondant ou non à l’immunothérapie.
Publications principales 2020 / 2007
n=38
(H) : Haemostasis, angiogenesis and vascular differentiation in red n=31
(OI) : Onco-immunology in green – n=6
(R) : Review in blue n=1
2020
(H) Valproic Acid Decreases Endothelial Colony Forming Cells Differentiation and Induces Endothelial-to-Mesenchymal Transition-like Process. Nathalie Nevo, Severine Lecourt, Ivan Bièche, Magda Kucia, Audrey Cras, Adeline Blandinieres, Sophie Vacher, Nicolas Gendron, Coralie L Guerin, Mariusz Z Ratajczak, David M Smadja – 2020 Apr – PMID: 31898801 DOI: 10.1007/s12015-019-09950-y
(H) Hemocompatibility and safety of the Carmat Total Artifical Heart hybrid membrane. Ulysse Richez, Hector De Castilla, Coralie L Guerin, Nicolas Gendron, Giulia Luraghi, Marc Grimme, Wei Wu, Myriam Taverna, Piet Jansen, Christian Latremouille, Francesco Migliavacca, Gabriele Dubini, Antoine Capel, Alain Carpentier, David M Smadja – 2019 Dec 8 – PMID: 31867454 PMCID: PMC6906674 DOI: 10.1016/j.heliyon.2019.e02914
2019
(H) Rossi E, Chassac S, Bieche I, Chocron R, Schnitzler A, Lokajckyk A, Bourdoncle P, Bizier B, Bacha NC, Gendron N, Blandinieres A, Guerin CL, Gaussem P, Smadja DM. Human endothelial colony forming cells express intracellular CD133 that modulates their vasculogenic properties. Cells. Stem Cell Rev. 2019, in press
(H) Bacha NC, Levy M, Guerin CL, Le Bonniec B, Harroche A, Szezepanski I, Renard JM, Gaussem P, Israel-Biet D, Boulanger CM, Smadja DM. Treprostinil treatment decreases circulating platelet microvesicles and their procoagulant activity in pediatric pulmonary hypertension. Pediatr Pulmonol. 2019 Jan;54(1):66-72. PMID: 30485728
(OI) Wierz M, Pierson S, Gargiulo E, Guerin C, Moussay E, Paggetti J. Purification of Leukemia-Derived Exosomes to Study Microenvironment Modulation. Methods Mol Biol. 2019;1884:231-245. PMID: 30465207
2018
(OI) Al Absi A, Wurzer H*, Guerin C*, Hoffmann C, Moreau F, Mao X, Brown-Clay J, Petrolli R, Casellas CP, Dieterle M, Thiery JP, Chouaib S, Berchem G, Janji B, Thomas C. Actin Cytoskeleton Remodeling Drives Breast Cancer Cell Escape from Natural Killer-Mediated Cytotoxicity. Cancer Res. 2018 Oct 1;78(19):5631-5643. PMID: 30104240
(H) Loyer X, Zlatanova I, Devue C, Yin M, Howangyin KY, Klaihmon P, Guerin CL, Kheloufi M, Vilar J, Zannis K, Fleischmann BK, Hwang DW, Park J, Lee H, Menasché P, Silvestre JS, Boulanger CM. Intra-Cardiac Release of Extracellular Vesicles Shapes Inflammation Following Myocardial Infarction. Circ Res. 2018 Jun 22;123(1):100-106. PMID: 29592957
(OI) Wierz M, Pierson S, Guyonnet L, Viry E, Lequeux A, Oudin A, Niclou SP, Ollert M, Berchem G, Janji B, Guérin C, Paggetti J, Moussay E. Dual. PD1/LAG3 immune checkpoint blockade limits tumor development in a murine model of chronic lymphocytic leukemia. Blood. 2018 Apr 5;131(14):1617-1621. PMID: 29439955
(H) Zeboudj L, Maitre M, Guyonnet L, Laurans L, Joffre J, Lemarie J, Bourcier S, Nour-Eldine W, Guerin C, Friard J, Wakkach A, Fabre E, Tedgui A, Mallat Z, Tharaux PL, Ait-Oufella H. Selective EGF-Receptor Inhibition in CD4(+) T Cells Induces Anergy and Limits Atherosclerosis. J Am Coll Cardiol. 2018;71(2):160-172. PMID: 29325640
(H) d’Audigier C, Susen S, Blandinieres A, Mattot V, Saubamea B, Rossi E, Nevo N, Lecourt S, Guerin CL, Dizier B, Gendron N, Caetano B, Gaussem P, Soncin F, Smadja DM. Egfl7 Represses the Vasculogenic Potential of Human Endothelial Progenitor Cells. Stem Cell Rev. 2018 Feb;14(1):82-91. PMID: 28980146
2017
(OI) Mgrditchian T, Arakelian T, Paggetti J, Noman MZ, Viry E, Moussay E, Van Moer K, Kreis S, Guerin C, Buart S, Robert C, Borg C, Vielh P, Chouaib S, Berchem G, Janji B. Targeting autophagy inhibits melanoma growth by enhancing NK cells infiltration in a CCL5-dependent manner. Proc Natl Acad Sci U S A. 2017. Dec. PMID: 29078276
(H) Bacha NC, Blandinieres A, Rossi E, Gendron N, Nevo N, Lecourt S, Guerin CL, Renard JM, Gaussem P, Angles-Cano E, Boulanger CM, Israel-Biet D, Smadja DM. Endothelial Microparticles are Associated to Pathogenesis of Idiopathic Pulmonary Fibrosis. Stem Cell Rev. 2017. PMID: 29101610
(H) Rossi E, Goyard C, Cras A, Dizier B, Bacha N, Lokajczyk A, Guerin CL, Gendron N, Planquette B, Mignon V, Bernabeu C, Sanchez O, Smadja DM. Co-injection of mesenchymal stem cells with endothelial progenitor cells accelerates muscle recovery through an endoglin-dependent mechanism. Thromb Haemost. 2017. June. PMID: 28771278
(H) Guerin CL , Blandinières A, Planquette B, Silvestre JS, Israel-Biet D, Sanchez O, Smadja DM. Very small embryonic-like stem cells are mobilized in human peripheral blood during Hypoxemia COPD exacerbations and Pulmonary Hypertension. Stem Cell Reviews and Reports, 2017 Mar. PMID: 28285391
(H) Guerin CL, Rossi E, Saubamea B, Cras A, Mignon V, Silvestre JS, Smadja DM. Human very small embryonic-like cells support vascular maturation and therapeutic revascularization induced by endothelial progenitor cells. Stem Cell Reviews and Reports, 2017 Mar. PMID: 28303468
(H) Blondiaux E, Pidial L, Autret G, Rahmi G, Balvay D, Audureau E, Wilhelm E, Guerin CL, Bruneval P, Silvestre JS, Menasché P, Clément O. Bone marrow-derived mesenchymal stem cell-loaded fibrin patches act as a reservoir of paracrine factors in chronic myocardial infarction. J Tissue Eng Regen Med. 2017 Feb. PMID: 28156084
2016
(H) Ngkelo A, Richart A, Kirk JA, Bonnin P, Vilar J, Lemitre M, Marck P, Branchereau M, Le Gall S, Renault N, Guerin C, Ranek MJ, Kervadec A, Danelli L, Gautier G, Blank U, Launay P, Camerer E, Bruneval P, Menasche P, Heymes C, Luche E, Casteilla L, Cousin B, Rodewald HR, Kass DA, Silvestre JS. Mast cells regulate myofilament calcium sensitization and heart function after myocardial infarction. J Exp Med 2016 213 (7), 1353-1374. PMID: 27353089
(H) Loyer X*, Rautou PE*, Vion AC, Scetbun J, Colnot N, Guérin CL, Romain M, Paul JL, Bedossa P, Boulanger CM, Paradis V, Tedgui A. MicroRNA-21 Contributes to Non Alcoholic Steatohepatitis: Experimental And Clinical Evidences. Gut. 2016 65 (11), 1882-1894. PMID: 26338827
2015
(H) d’Audigier C, Cochain C, Rossi E, Guerin CL, Bieche I, Blandinieres A, Marsac B, Silvestre JS, Gaussem P, Smadja DM. Thrombin receptor PAR-1 activation on endothelial progenitor cells enhances chemotaxis associated gene expression and leukocytes recruitment by a COX-2 dependent mechanism. Angiogenesis. 2015 Jul;18(3):347-59. PMID: 26026674
(H) Guerin CL, Loyer X, Vilar J, Cras A, Mirault T, Gaussem P, Silvestre JS, Smadja DM. Bone-marrow-derived very small embryonic-like stem cells in patients with critical leg ischemia: evidence of vasculogenic potential. Thromb Haemost. 2015. May;113(5):1084-94. PMID: 25608764
2014
(H) Smadja DM, Dorfmüller P, Guerin C, Bieche I, Badoual C, Boscolo E, Kambouchner M, Cazes A, Mercier O, Humbert M, Gaussem P, Bischoff J, Israël-Biet D. Cooperation between human fibrocytes and endothelial colony-forming cells increases angiogenesis via the CXCR4 pathway. Thromb Haemost. 2014 Nov;112(5):1002-13. PMID: 25103869
(H) Richart A, Loyer X, Néri T, Howangyin K, Guérin C, Ngkelo A, Bakker W, Zlatanova I, Rouanet M, Vilar J, Lévy B, Rothenberg M, Mallat Z, Pucéat M, Silvestre JS. MicroRNA-21 coordinates Human Multipotent Cardiovascular Progenitors Therapeutic Potential. Stem Cells 2014 Nov;32(11):2908-22. PMID: 25069679
(H) Amabile N, Cheng S, Renard JM, Larson MG, Ghorbani A, McCabe E, Griffin G, Guerin CL, Vasan RS, Ho JE, Shaw SY, Cohen KS, Tedgui A, Boulanger CM, Wang TJ. Association of circulating endothelial microparticles with cardiometabolic risk factors in the Framingham heart study. Eur Heart J. 2014 Nov 7;35(42):2972-9. PMID: 24742886
(H) Loyer X, Potteaux S, Vion AC, Guérin CL, Boulkroun S, Rautou PE, Ramkhelawon B, Esposito B, Dalloz M, Paul JL, Julia P, Maccario J, Boulanger CM, Mallat Z, Tedgui A. Inhibition of microRNA-92a prevents endothelial dysfunction and atherosclerosis in mice. Circ. Res. 2014 Jan 31;114(3):434-43. PMID: 24255059
(H) Huang J, Filipe A, Rahuel C, Bonnin P, Mesnard L, Guérin C, Wang Y, Le Van Kim C, Colin Y, Tharaux PL. Lutheran/Basal Cell Adhesion Molecule accelerates progression of crescentic glomerulonephritis in mice. Kidney International. 2014 Jan 15. doi: 10.1038/ki.2013.522. PMID: 24429403
(H) d’Audigier C, Gautier B, Yon A, Alili JM, Guerin CL, Evrard SM, Godier A, Haviari S, Reille-Serroussi M, Huguenot F, Dizier B, Inguimbert N, Borgel D, Bièche I, Boisson-Vidal C, Roncal C, Carmeliet P, Vidal M, Gaussem P, Smadja DM. Targeting VEGFR1 on endothelial progenitors modulates their differentiation potential. Angiogenesis. 2014 Jan 14. PMID: 24419917
(H) HoWangYin KY, Loinard C, Bakker W, Guérin CL, José Vilar J, D’Audigier C, Mauge L, Bruneval P, Emmerich J, Lévy B, Pouysségur J, Smadja DM, Silvestre JS. HIF-prolyl hydroxylase 2 inhibition enhances the efficiency of cell-based therapies for the treatment of critical limb ischemia. Stem Cells. 2014 Jan 32(1):231-43. PMID: 24105925
2013
(H) Zouggari Y*, Ait-Oufella H*, Bonnin P, Simon T, Sage AP, Guérin C, Vilar J, Caligiuri G, Tsiantoulas D, Laurans L, Dumeau E, Kotti S, Bruneval P, Charo IF, Binder CJ, Danchin N, Tedgui A, Tedder TF, Silvestre JS, Mallat Z. B lymphocytes trigger MCP3-dependent mobilization of monocytes and promote adverse ventricular remodeling after acute myocardial infarction. Nat Med. 2013 Oct;19(10):1273-80. PMID: 24037091
(H) Smadja DM, Guerin CL, Boscolo E, Bieche I, Mulliken JB, Bischoff J. α6-Integrin plays a major role in the vasculogenic potential of hemangioma stem cells. Stem Cells. 2013 Sep 10. doi: 10.1002/stem.1539. PMID: 24022922
(H) Seguier S, Tartour E, Guerin CL, Couty L, Lemitre M, Lallement L, Folliguet M, El Naderi S, Badoual C, Lafont A, Coulomb B. Inhibition of the differentiation of monocyte-derived dendritic cells by human gingival fibroblasts. PlosOne. 2013 Aug 2;8(8):e70937. PMID: 23936476
(OI) Badoual C, Hans S, Merillon N, Van Ryswick C, Ravel P, Benhamouda N, Levionnois E, Nizard M, Si Mohamed A, N Besnier, Rotem-Yehudar R, Pere H, Tran T, Guerin CL, Chauvat A, Dransart E, Alanio C, Albert S, Barry B, Sandoval F, Quintin-Colonna F, Bruneval P, Fridman WH, Lemoine FM, Oudard S, Johannes L, Olive D, Brasnu D, Tartour E. PD-1-expressing tumor-infiltrating T cells are a favorable prognostic biomarker in HPV associated head and neck cancer. Cancer Res. 2013 Jan 1;73(1):128-38. PMID: 23135914
2012
(H) Rueda P, Richart A, Récalde A, Gasse P, Vilar J, Guérin C, Lortat-Jacob H, Vieira P, Baleux F, Chretien F, Arenzana-Seisdedos F, Silvestre JS. Homeostatic and tissue reparation defaults in mice carrying selective genetic invalidation of CXCL12/proteoglycan interactions. Circ. 2012 Oct 9;126(15):1882-95. PMID: 23135914
(H) Al Faraj A, Gazeau F, Wilhem C, Devue C, Guerin CL, Pechoux C, Paradis V, Clement O, Boulanger CM, Rautou PE. Endothelial cell-derived microparticles loaded with iron oxide nanoparticles: feasibility of MRI monitoring in mice. Radiology 2012 263(1): p.169-178. PMID: 22332069
(H) Evrard SM, d’Audigier C, Mauge L, Israël-Biet D, Guerin CL, Bieche I, Kovacic JC, Fischer AM, Gaussem P, Smadja DM. Profibrotic cytokine TGF-β1 increases endothelial progenitor cell angiogenic properties. J Thromb Haemost. 2012 Apr 10(4):670-9. PMID: 22284809
(H) Récalde A, Richart A, Guérin C, Cochain C, Zouggari Y, Yin KH, Vilar J, Drouet I, Lévy B, Varoquaux O, Silvestre JS. Sympathetic nervous system regulates bone marrow-derived cells egress through endothelial nitric oxide synthase activation: role in post-ischemic tissue remodeling. Arterioscler Thromb Vasc Biol. 2012 Mar 32(3):643-53. PMID: 22267478
(R) Picot J*, Guerin CL*, Le Van Kim C, Boulanger CM. Flow cytometry: retrospective, fundamentals and recent instrumentation. Cytotechnology. 2012 Jan 64(2):109-130. PMID: 22271369
2011
(H) Smadja DM, d’Audigier C, Guerin CL, Mauge L, Dizier B, Silvestre JS, Cortivo LD, Gaussem P, Emmerich J. Angiogenic potential of BM MSCs derived from patients with critical leg ischemia. Bone Marrow Transplant. 2011 Oct 10. doi: 10.1038/bmt.2011.196. PMID: 21986637
2010
(H) Smadja DM, Mauge L, Sanchez O, Silvestre JS, Guérin C, Godier A, Henno P, Gaussem P, Israël-Biet D. Distinct patterns of circulating endothelial cells in pulmonary hypertension. Eur Respir J. 2010 Dec 36(6):1284-93. PMID: 20413531
(H) Cochain C, Rodero MP, Vilar J, Récalde A, Richart A, Loinard C, Zouggari Y, Guérin C, Duriez M, Combadière B, Poupel L, Lévy BI, Mallat Z, Combadière C, Silvestre JS. Regulation of monocyte subsets systemic levels by distinct chemokine receptors controls postischemic neovascularization. Cardiovasc Res. 2010 Oct 1;88(1):186-95. PMID: 20501509
2007
(OI) Segura E, Guérin C, Hogg N, Amigorena S, Théry C. CD8+ dendritic cells use LFA-1 to capture MHC-peptide complexes from exosomes in vivo. J Immunol. 2007 Aug 1;179(3):1489-96. PMID: 17641014


